Autor: Rodrigo Luiz Vancini
1) Definição da doença
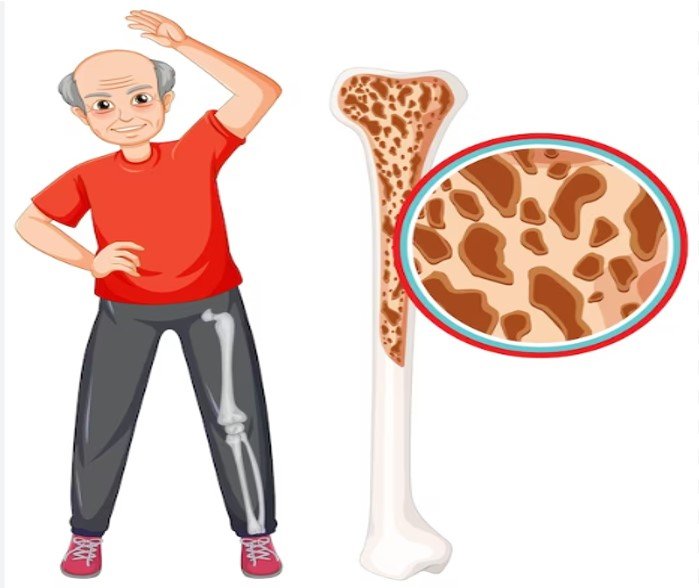
A tendência global de aumento da longevidade resultou no envelhecimento da população e no aumento de doenças ou condições que afetam principalmente as pessoas idosas. Uma dessas condições crônicas é a osteoporose. A osteoporose é caracterizada por ossos frágeis e/ou porosos, o que aumenta o risco de quedas e fraturas (1,2). A osteoporose ocorre em alguns casos como uma doença independente (osteoporose primária) e em outros como resultado de outras doenças (osteoporose secundária). A osteoporose leva a uma diminuição da densidade mineral óssea (DMO) e geralmente não há sintomas aparentes antes da ocorrência da fratura óssea (3). A osteoporose pode ser precedida pela osteopenia, ou baixa massa óssea, que se refere a uma condição de DMO reduzida que ainda não progrediu para a doença (4). As fraturas vertebrais, quadril e da cabeça do fêmur advindas da osteoporose levam a um aumento da morbidade e mortalidade e resultam em enormes custos de saúde (1,2).
A osteoporose impõe um grande ônus pessoal, social e econômico associado com as fraturas. Por exemplo, atualmente, quase dois terços dos australianos apresentam baixa massa óssea (30% dos quais são do sexo masculino). Em 2013, eram quase 400 fraturas osteoporóticas por dia na Austrália; um número que foi projetado para aumentar para 500 por dia em 2022. O custo da osteoporose e osteopenia para os australianos em 2012, incluindo custos diretos e indiretos, foi estimado em US$ 2,75 bilhões, e foi projetado para aumentar para US$ 3,84 bilhões em 2022, com um custo cumulativo em 10 anos de US$ 33,6 bilhões (5).
O risco de fratura osteoporótica é maior em mulheres do que em homens. Sendo assim, todas as mulheres na pós-menopausa deveriam ser avaliadas quanto a sinais de osteoporose durante exames clínicos e físicos de rotina. As avaliações laboratoriais radiológicas da DMO geralmente devem ser reservadas para pessoas de maior risco, incluindo todas as mulheres com idade superior a 65 anos e as pós-menopáusicas mais jovens com fatores de risco e todas as pós-menopáusicas com histórico de fraturas (6).
A osteoporose é uma condição esquelética caracterizada pela diminuição DMO (em massa/volume). A DMO reduzida leva à diminuição da resistência mecânica, tornando o esqueleto mais propenso a fraturas. A osteoporose pós-menopausa (Tipo I) e a osteoporose relacionada à idade (Tipo II) são as formas primárias mais comuns de perda de DMO e massa óssea observadas na prática clínica. As causas secundárias de osteoporose incluem produção excessiva de cortisol, hipertireoidismo, hiperparatireoidismo, abuso de álcool, falta de mobilização física e confinamento ao leito (7).
Adicionalmente, a osteoporose foi definida pela Organização Mundial da Saúde (OMS) como uma DMO inferior a 2,5 desvios-padrão abaixo da média – específica do sexo – do adulto jovem. A DMO é muito importante para a prevenção da osteoporose, caracterizada por uma diminuição acentuada da DMO, na qual a matriz e os minerais ósseos são perdidos devido ao excesso de reabsorção óssea (osteoclastos) em relação à formação (osteoblastos). Esse processo é normalmente associado ao avanço da idade e à ocorrência da menopausa (1).
O exame padrão-ouro para avaliação da osteoporose é a absorciometria de raios X de dupla energia, ou DEXA, também chamada de teste de densidade mineral óssea. O DEXA avalia a DMO usando um raio X digital de baixa dose. A DMO é um índice muito preciso de resistência óssea e risco de fratura. A DMO é normalmente avaliada nos ossos que são mais frequentemente fraturados – quadril, coluna, fêmur e antebraço. O exame é muito simples, a pessoa se deita em uma mesa grande e plana enquanto o aparelho de passa sobre o corpo, como um scanner, e, faz as leituras necessárias. O risco de fratura é avaliado através da comparação dos valores de DMO obtidos com a de um adulto jovem (de 20 a 29 anos). Se a DMO da pessoa for significativamente menor, será diagnosticada com osteoporose (4).
Por fim, a osteoporose foi definida pelo National Institutes of Health Consensus Development Panel on Osteoporosis, como um distúrbio esquelético caracterizado pelo comprometimento da resistência óssea que predispõe uma pessoa a um risco aumentado de fraturas (2).
No desenvolvimento da osteoporose, muitas vezes há um longo período latente antes do aparecimento da principal manifestação clínica, as fraturas. O sintoma mais precoce da osteoporose é frequentemente um episódio de dor nas costas aguda causada por uma fratura por compressão vertebral, ou um episódio de dor na virilha ou na coxa causada por uma fratura de quadril. No processo diagnóstico, a extensão e gravidade da perda óssea são avaliadas e as formas secundárias de perda óssea excluídas. Uma investigação diagnóstica cuidadosa que inclua história clínica, exame físico, avaliação laboratorial, DEXA e imagens radiográficas permitirá ao clínico e profissional de saúde ter clareza e determinar a causa da osteoporose e instituir intervenções/tratamentos que estabilizarão e até reverterão essa condição (7).
2) Epidemiologia
Com o envelhecimento da população mundial, a importância da prevenção e tratamento das fraturas por fragilidade associada com a osteoporose está aumentando progressivamente. O ônus econômico de fraturas relacionadas à osteoporose é significativo, custando aproximadamente US$ 17,9 bilhões e £ 4 bilhões por ano nos EUA e no Reino Unido, respectivamente. Apesar dos avanços no rastreamento da osteoporose, uma minoria de homens e mulheres com alto risco de fratura, em todo o mundo, recebe tratamento (8).
Nos EUA, aproximadamente 10 milhões de americanos com mais de 50 anos têm osteoporose, com outros 34 milhões em risco para desenvolvimento da doença. As fraturas associadas com a osteoporose nos EUA são extremamente comuns, com uma estimativa de 1,5 milhão de fraturas por fragilidade óssea a cada ano. Algo semelhante tem sido observado no Reino Unido, ou seja, uma em cada duas mulheres e um em cada cinco homens com mais de 50 anos sofrerão uma fratura associada com osteoporose ao longo da vida (8). Outro ponto a destacar é que nos jovens, as fraturas ocorrem mais frequentemente no sexo masculino, enquanto a partir dos 50 anos predominam as fraturas no sexo feminino e as taxas tornam-se aproximadamente o dobro dos homens. As fraturas de ossos longos, como resultado de trauma, são o tipo mais comum de fratura observada em jovens. Em indivíduos mais velhos, o antebraço, a cabeça do fêmur, o quadril e as vértebras são os locais mais suscetíveis às fraturas (8).
No Brasil, do ponto de vista epidemiológico, o aumento da prevalência da osteoporose pós-menopausa, a mais comum, é particularmente preocupante, porque leva a um risco aumentado de fraturas, com subsequentes impactos negativos na saúde de mulheres e varia de 15-33%. Nos últimos anos, esforços têm sido feitos para entender melhor a epidemiologia da osteoporose no Brasil e gerenciar os custos diretos e indiretos para o sistema de saúde brasileiro (9).
3) Etiologia e fisiopatologia
Durante o crescimento e a idade adulta jovem, o esqueleto muda de tamanho, formato e densidade para, em última análise, atender às necessidades físicas de um adulto. O pico de massa óssea é alcançado entre 20 a 25 anos e é determinada geneticamente (3). Na idade adulta, o esqueleto permanece relativamente estável, mas ainda está constantemente passando por um processo chamado de remodelação óssea, no qual o osso se repara e se substitui aproximadamente na mesma quantidade. No entanto, muitos processos, podem “desestabilizar” o equilíbrio ósseo. Porém, com o processo de envelhecimento normal, a degradação óssea supera a substituição, causando até 1% de osso perdido por ano após os 30 anos. Certas condições – como perda de estrogênio na menopausa ou redução de testosterona em homens, glândula tireoide hiperativa, diabetes, certas doenças autoimunes e cânceres e distúrbios gastrointestinais como doença celíaca ou síndrome do intestino irritável – podem aumentar a degradação óssea e retardar a substituição óssea, causando mais perda geral de osso (4). Este cenário, pode favorecer o aparecimento da osteoporose.
A osteoporose em pessoas idosas é causada por um desequilíbrio da reabsorção vs. formação ósseas. O fator dominante que leva à perda óssea em pessoas idosas parece ser a deficiência de esteroides sexuais gonadais associado com fatores genéticos e bioquímicos. De forma geral, a microarquitetura mostra perda óssea trabecular já na 3ª década de vida, antes que a deficiência de esteroides sexuais gonadais (que resulta na regulação positiva de várias citocinas e reabsorção óssea excessiva) se desenvolva, enquanto a perda óssea cortical, geralmente, começa na 6ª década de vida, na fase da menopausa nas mulheres e aproximadamente na mesma idade nos homens (10,11).
De forma geral, a etiologia para fraturas associadas com osteoporose são: baixo pico de massa óssea, processo de envelhecimento per si, menopausa, propensão para quedas, fatores hormonais, uso de certos medicamentos (glicocorticoides), tabagismo, inatividade física, baixa ingestão de cálcio e vitamina D, raça, pequeno tamanho corporal e história pessoal ou familiar de fratura (6).
Especificamente, a resistência óssea reflete a integração de 2 características principais: densidade óssea e qualidade óssea. Adicionalmente, a renovação óssea fisiológica envolve um equilíbrio entre os processos de reabsorção (osteoclastos) e formação (osteoblastos) ósseas. Neste processo, os osteoclastos removem o osso por acidificação e digestão proteolítica e os osteoblastos secretam osteóides (matriz orgânica do osso) na cavidade de reabsorção (6).
Em mulheres na pós-menopausa, nas quais a prevalência de osteoporose é mais comum, a taxa de renovação óssea aumenta dramaticamente e permanece elevada por até 40 anos após a cessação da função ovariana, levando à perda óssea contínua e progressiva. Acredita-se que a base para o aumento da renovação óssea se deva em parte ao encurtamento da vida útil dos osteoblastos e ao prolongamento da vida útil dos osteoclastos (6).
No que tange a osteoporose pós-menopausa, uma das mais comuns, esta é o resultado da deficiência de estrogênio, que resulta na regulação positiva de várias citocinas e reabsorção óssea excessiva. Portanto, garantir a ingestão adequada de cálcio e vitamina D é a pedra angular de qualquer regime destinado a prevenir ou tratar a osteoporose pós-menopausa. Outras medidas não farmacológicas consideram a inclusão de fatores de risco modificáveis para controle e tratamento da doença como a prática de exercícios físicos, interrupção do tabagismo, redução do consumo de cafeína e álcool e evitar medicamentos conhecidos por diminuir a massa óssea (11).
Continua em – Osteoporose & Exercício físico: Parte 2